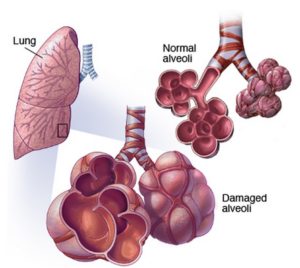
 Экзогенный аллергический альвеолит (именуется по-другому пневмонитом чувствительности) является интерстициальным легочным заболеванием, для которого характерна локализация воспаления в бронхиолах и альвеолах. Развивается оно из-за негативного воздействия внешних факторов связанных как с профессиональной деятельностью пациента, так и не имеющими к ней никакого отношения.
Экзогенный аллергический альвеолит (именуется по-другому пневмонитом чувствительности) является интерстициальным легочным заболеванием, для которого характерна локализация воспаления в бронхиолах и альвеолах. Развивается оно из-за негативного воздействия внешних факторов связанных как с профессиональной деятельностью пациента, так и не имеющими к ней никакого отношения.
Впервые случай заболевания описали в начале 30-х годов прошлого века. Выявили недуг у фермеров, контактировавших с зараженным сеном, а позднее симптомы обнаружили и у людей разводивших голубей.
Читайте также: Что нельзя делать пациенту после удаления зуба
На сегодняшний день экзогенный аллергический альвеолит нельзя назвать слишком распространенной болезнью – ее выявляют примерно у 40 человек на 100 тысяч. В равной степени часто диагностируют недуг как у детей, так и взрослых.
Причины
Всегда виной развития патологии оказываются аллергены, попадающие в легкие с воздухом. Решающее значение в провоцировании ЭАА имеют:
- размер опасных частиц,
- их концентрация в воздухе,
- специфика иммунного ответа,
- реактивность антигенов.
Практика показывает, что при высоком содержании опасных веществ (как химических, так и органических) в воздухе, патология выявляется у 5 – редко 15  процентов человек, вынужденных им дышать.
процентов человек, вынужденных им дышать.
Кроме того, известно, что фрагменты пыли размером до 5 микрометров способны беспрепятственно попадать в альвеолы и провоцировать там сенсибилизацию. Говоря о патогенезе ЭАА, медики подчеркивают – немалую роль в его развитии играет системное воздействие раздражителей.
Как правило, аллергенами выступают:
- грибковые споры (аспергиллы и термофильные актиномицеты), заражающие сено, кору деревьев и компост,
- пыль домашняя,
- белковые антигены,
- медикаменты (пенициллин, нитрофураны, соли золота),
- бактерии.
Экзогенный аллергический альвеолит появляется при наличии гиперчувствительности первого (анафилактического) и четвертого (замедленного) типа. Здесь из-за повторного контакта с возбудителем в кровь пациента выбрасывается определенный объем специфических преципитирующих антител и циркулирующих иммунных комплексов (ЦИК). Все это приводит к образованию инфильтрации в альвеолах за счет:
- нейтрофилов,
- эритроцитов,
- моноцитов.
Проблема усугубляется началом гранулематозного воспалительного процесса.
У лиц долгое время контактирующими с аллергеном часто образуется:
- облитерирующий бронхиолит,
- легочный фиброз.
 ЭАА бывает:
ЭАА бывает:
- острым (начинается через 5-11 часов после вдыхания большого объема загрязнителя),
- подострый (развивается также, но в силу меньшей концентрации провокатора протекает легче),
- хронический (требуется продолжительнее воздействие небольших доз).
Симптомы
Клинические проявления рассматриваемого недуга сходны с гриппом. Больные жалуются на:
- температуру,
- головную боль,
- артралгию,
- миалгию.
Примерно через 2-4 часа после начала лихорадки возникает:
- боль и тяжесть в груди,
- одышка,
- кашель с небольшим выделением мокроты.
Если пациента избавляют от контакта с аллергеном, то все симптомы пропадают максимум через три дня, но могут вернуться так же быстро, если он вновь столкнется с ним. Такие признаки, как ослабленность и одышка, уходят примерно через 2 недели.
Подострую форму выявляют обычно не на фоне воздействия агрессивных сред на рабочем месте, а из-за систематического вдыхания скопившейся домашней пыли. В начальной стадии здесь наблюдают:
- лихорадку (редко),
- повышенную утомляемость,
- одышку после физических нагрузок,
- продуктивный кашель.
Хронический тип недуга является следствием многократного развития патологии по острому сценарию. Но известны случаи и его изолированного начала. Характерными для нее симптомами считают:
- инспираторную одышку,
- непрекращающийся кашель,
- потерю веса,
- общее недомогание.
О появлении дыхательной недостаточности говорит утолщение концов пальцев – они походят на барабанные палочки.
Последний вариант ЭАА, как правило, завершается:
- интерстициальным фиброзом,
- правожелудочковой недостаточностью,
- легочным сердцем,
- локальной гипертензией.
Диагностика
За постановкой диагноза необходимо обращаться к пульмонологу. Последний собирает анамнез и обследует больного. На развитие ЭАА указывает, в частности, выявленный при физикальном осмотре:
- цианоз,
- тахипноэ,
- свистящие хрипы или крепитация в базальной области пораженного легкого.
Обязательно требуется визит к аллергологу.
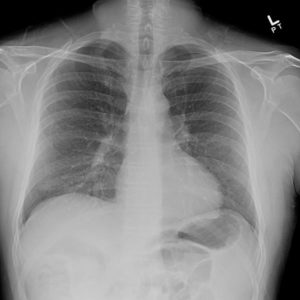
Подтвердить предположения медика позволяет рентген. С его помощью обнаруживают как диффузную, так и мелкоузелковую инфильтрацию при острой форме, и пневмосклероз (когда речь идет о хронической).
Изучение функций внешнего дыхания помогает зафиксировать нарушения рестриктивного или обструктивного вида.
Более точное представление о состоянии больного дает КТ органов дыхания.
В анализе крови ищут превышение показателей:
- IgM,
- IgG,
- IgA (не часто).
Идентификация аллергена происходит после получения бронхоальвеолярного смыва.
Как показывает практика, быстрое самоустранение симптомов приводит к тому, что рассматриваемый в настоящей статье диагноз практически никогда не ставится. Обычно болезнь определяют, как ОРВИ.
Лечение
В большинстве своем болезнь излечивается амбулаторно или на дневном стационаре. Госпитализация требуется крайне редко.
Основные клинические рекомендации в целом сводятся к обязательному устранению контакта с провоцирующей ухудшение самочувствия субстанцией. В легких случаях уже этой одной меры хватает, чтобы все характерные признаки пневмонита исчезли. Потому особой нужды в назначении каких-либо препаратов нет никакой.
Тяжелые острые состояния купируются за счет глюкокортикостероидов. Чаще всего назначают Преднизолон. Если болезнь резистентна к названным медикаментам – выписывают Колхицин и Д-пенициллины.
С симптомами борются ингаляциями:
- бронхолитиков,
- кислорода,
- бронходилататоров.