Повышенный уровень холестерина – один из главных факторов риска возникновения фатальных и нефатальных острых сосудистых катастроф.
Женщины в постменопаузе становятся более уязвимыми по причине гормональной перестройки организма. Именно в этот возрастной период у них чаще возникают инфаркты и инсульты.
Что такое холестерин
Холестерин – это органический компонент, который является составляющим клеточной мембраны, поддерживая ее структуру и обеспечивая в ней транспорт веществ. Он является природным липофильным спиртом, не растворяющимся в воде.
Постоянно находясь в кровотоке, холестерин по необходимости выполняет строительную функцию, синтезирует некоторые вещества. Так как сам по себе он не может растворяться в воде, то по кровеносному руслу он транспортируется в виде водорастворимых компонентов, содержащих в себе белковые вещества.
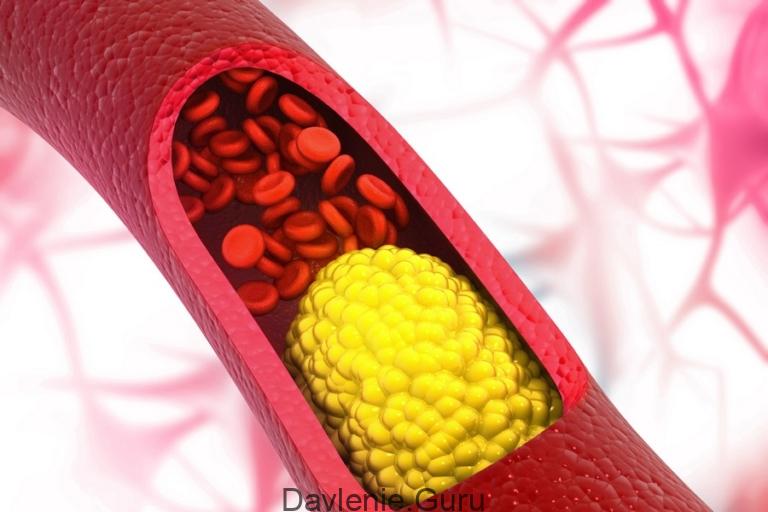
Среди них выделяют:
- Липопротеины высокой плотности (ЛПВП) – «хорошая» фракция жиров,
- Липопротеины низкой плотности (ЛПНП) – «плохая» фракция жиров.
Чем опасен высокий холестерин в крови? Концентрация липопротеидов, содержащих этот компонент, должна находиться в пределах допустимой нормы. При повышении «плохой» фракции и понижении «хорошей» липидные вещества начинают оседать на сосудистом эндотелии.
Рассмотрим, чем опасен высокий холестерин:
- Утолщаются артериальные стенки,
- Снижается эластичность сосудов,
- Ухудшается циркуляции крови.
Такие процессы ведут к развитию атеросклероза – хронического заболевания, характеризующегося отложением на интиме артерий холестериновых бляшек.
Эта патология постепенно приводит к хронической гипоксии и ишемии тканей, повышению риска тромбообразования. Такое состояние ведет к развитию различных болезней сосудов и сердца.
Функции холестерина
Холестерин не всегда является опасным веществом, приводящим к возникновению патологий, этому способствует лишь повышенный его уровень. Нормальное же его содержание в организме полезно.
Этот компонент выполняет ряд важных функций:
- Формирует и стабилизирует работу клеточных мембран. Стенка клетки выполняет защитную функцию – она играет роль барьера между ее содержимым и наружной средой. Одновременно с этим она пропускает внутрь необходимые вещества. Клеточная мембрана на 95% состоит из липопротеинов, они обеспечивают ее эластичность, проницаемость, предупреждают ее разрушение.
- Участвует в пищеварении. Холестерин входит в состав желчных кислот, продуцируемых в печени. Благодаря им пища, попавшая в 12- перстную кишку, набирает тот уровень кислотности, который необходим ферментам кишечника для нормального ее расщепления.
- Способствует усвоению витаминов. Холестерин способствует усвоению витаминов жирорастворимого типа – А, Е, D, К. Без помощи жировых соединений они не смогут проникнуть в организм и выведутся из него через кишечник.
- Участвует в образовании различных гормонов. Нормальный уровень холестерина участвует в синтезе многих биологически активных веществ. Среди них – мужские и женские половые гормоны, гормоны надпочечников. Это поддерживает репродуктивное здоровье.
- Обеспечивает нормальное функционирование рецепторов серотонина. Такие рецепторы находятся в составе нервных клеток. Оптимальный уровень липопротеинов в организме поддерживает их нормальную работу.
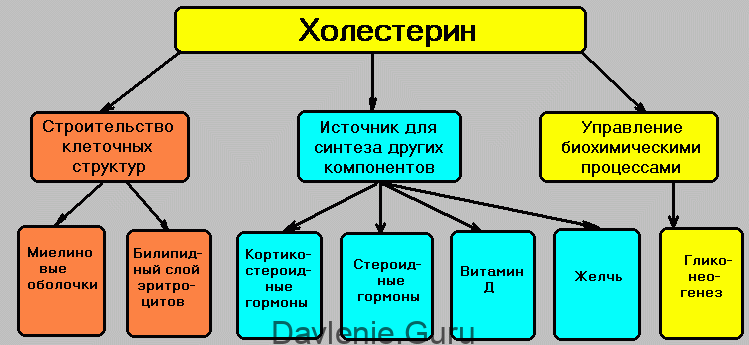
Исходя из функций, нормальный уровень липидов способствует поддержанию работы пищеварительной, нервной, гормональной систем, регулирует свойства клеток и усвоение организмом витаминов.
Факторы риска повышенного холестерина
Существует множество факторов риска повышения липидных веществ. Они подразделяются на модифицируемые (те, которые можно устранить) и немодифицируемые (те, от которых избавиться нельзя).
Модифицируемыми факторами риска являются:
- Нерациональное питание – один из основных факторов нарушения липидного баланса. Здесь большую роль играет преобладание в рационе жирной пищи – сала, яиц, жирных видов мяса и т.д.
- Пагубные привычки – курение сигарет нарушает целостность артериальной стенки, облегчая оседание на ней липидов, спиртные напитки ухудшают работу печени, одной из функций которой является расщепление жиров.
- Лишний вес, ожирение – избыточная масса тела ускоряет оседание на эндотелии артерий холестерина.
- Обменные заболевания (гипотериоз, сахарный диабет) – пониженное содержание тиреоидных гормонов и повышенный уровень глюкозы крови увеличивают уровень липидов и облегчают их оседание на интиме артерий.
- Артериальная гипертензия – повышенный уровень периферического АД повреждает стенки сосудов, вызывает их стеноз.
К немодифицируемым факторам риска относятся:
- Пол – к повышенному содержанию холестерина больше предрасположены мужчины, у женщин этот процесс замедляется продукцией половых гормонов,
- Возраст – холестерин у пожилых людей повышается вследствие гиподинамии, возрастных процессов,
- Генетическая предрасположенность – повышенное содержание липидных веществ зачастую передается на генетическом уровне.
Часто повышенному холестерину у женщин способствует период менопаузы, во время которого происходит усиленная продукция прогестерона, провоцирующего усиление концентрации липидных веществ в крови.
Симптомы повышенного холестерина
Клинические проявления высокого уровня липидов проявляются не сразу. Это связано с тем, что на начальных этапах жировые бляшки практически не перекрывают просвет сосудов. В данном случае патологию можно диагностировать, ежегодно посещая профилактические осмотры и сдавая биохимический анализ крови.
По мере повышения уровня холестерина и, соответственно, роста бляшек начинает развиваться клиническая картина. Симптомы зависят от преимущественного поражения тех или иных артерий:
- При поражении артерий сердца мучают приступы стенокардии – болевой синдром за грудиной с иррадиацией под левую лопатку, в левую руку.
- Образование бляшек в артериях конечностей провоцирует боли в области голеней при ходьбе, заставляющих остановиться – перемежающуюся хромоту. По мере прогрессирования процесса болевые ощущения начинают беспокоить в покое.
- Если холестериновые бляшки находятся в мозговых артериях, наблюдается головокружение, снижение умственной активности, ухудшение памяти.
- При возникновении липидных бляшек в мезентериальных сосудах появляются боли в околопупочной области после приема пищи, ухудшение аппетита, перистальтические расстройства, снижение массы тела.

Основным внешним признаком повышенного содержания жиров являются ксантомы – желтоватые образования на коже, которые состоят из липидов. Это объясняется тем, что при излишнем количестве липидных веществ в организме кожа начинает выделять их на поверхность.
Высокий уровень холестерина у женщин
Помимо общих факторов риска, у женщин есть свои причины повышения холестерина:
- Период беременности. Во время вынашивания ребенка в организме беременной женщины происходит некоторое повышение уровня холестерина. Особенно это наблюдается с 13-ой по 36-ю неделю. Такой скачок связан с усиленной продукцией холестерина для обеспечения нормального развития ребенка.
- Менструальный цикл. Во время менструального цикла в организме женщины преобладают сначала одни, затем другие половые гормоны. Такие скачки провоцируют периодическое повышение холестерина, однако это является физиологической нормой.
- Прием оральных контрацептивов. Употребление гормональных контрацептивов может приводить к расстройству липидного баланса. Для профилактики серьезных нарушений рекомендуется периодически сдавать биохимический анализ крови.
- Возраст. После 50 лет у женщин наступает период менопаузы, во время которого в организме происходит перестройка гормональной системы – это влияет на липидный обмен. Кроме этого, с возрастом женщины чаще подвергаются стрессовым ситуациям и гиподинамии.
Чем опасен повышенный холестерин у женщин
С течением времени и ростом холестериновых бляшек возникают следующие патологии:
- Ишемическая болезнь сердца (ИБС),
- Дисциркуляторная энцефалопатия, сосудистая деменция,
- Атеросклеротическое поражение конечностей.
Со временем развивается хроническая ишемия органов, приводящая к образованию хронической сердечной, почечной недостаточности, возникновению инсульта или инфаркта.
Возможные осложнения
К осложнениям повышенного холестерина относятся последствия атеросклеротического поражения тех или иных артерий. Рассмотрим их подробнее:
- Если липидные бляшки поражают артерии сердца – развивается стенокардия, а при острой окклюзии сосуда происходит некротизирование сердечной мышцы – инфаркт миокарда.
- При полной окклюзии холестериновой бляшкой артерии головного мозга возникает острое нарушение мозгового кровообращения (ОНМК), проявляющееся в виде транзиторных ишемических атак или инфаркта мозга.
- В случае если атеросклерозом поражены сосуды нижних конечностей, возникают трофические язвы, развивается гангрена.
Чем опасен холестерин еще? Одним из наиболее грозных осложнений является аневризма – локальное выпячивание сосуда вследствие снижения ее эластичности. Зачастую такая патология протекает бессимптомно, пока не произойдет ее разрыв с последующим кровотечением.
Такая ситуация может окончиться летальным исходом.
Лечение
При возникновении симптомов повышенного холестерина необходимо обратиться к терапевту, который назначит биохимический анализ крови, ЭКГ. Затем специалист выдаст направление к кардиологу, который подробно изучит состояние сосудов путем ангиографии, допплерографии. После получения результатов исследования врач назначит рациональную терапию.
Лечение, направленное на снижение уровня холестерина, носит комплексный характер. Оно состоит из диеты, образа жизни, приема медикаментов, а также народных средств.
Диетотерапия
Гипохолестериновая диета является важным компонентом лечения. Ее основными принципами являются:
- Приемы пищи 5-6 раз в день, малыми порциями, в одно и то же время,
- Ужин должен осуществляться за 3 часа до сна,
- Предпочтительная термообработка еды – варение, приготовление на пару, тушение,
- Приготовление супов на овощных бульонах,
- Ограничение потребления соли (5 г в день) и специй,
- Соблюдение водного баланса – в день необходимо употреблять примерно 1,5-2 л жидкости.

Касаемо составления меню, нужно помнить следующие положения:
- Включить в рацион продукты, которые содержат грубые растительные волокна – овощи и фрукты в сыром виде, крупы,
- Отдавать предпочтение постным сортам мяса и рыбы,
- Ограничить употребление жирных видов рыбы и мяса, жирных молочных изделий,
- Исключить из меню соленые, копченые, маринованные изделия,
- Исключить прием острых соусов, спиртных напитков, кондитерских изделий.
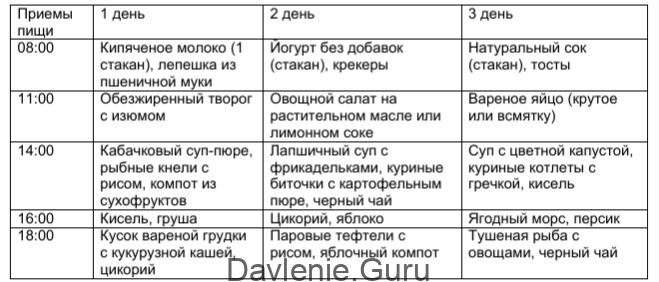
С учетом всех принципов гипохолестеринового питания предлагается следующее меню на 3 дня:
Образ жизни
Нормализовать уровень холестерина и предотвратить риск развития атеросклероза можно при помощи простых советов, касающихся образа жизни:
- Отказ от пагубных привычек – табакокурения и приема алкоголя, которые нарушают целостность сосудов и замедляют расщепление липидов.
- Регулярные физические нагрузки – ежедневные прогулки и занятия спортом улучшают кровообращение тканей, насыщают их кислородом.
- Нормализация массы тела – устранение лишнего веса снижает количество липидов в крови, уменьшает риск возникновения обменных патологий.
- Избегание стрессовых ситуаций – частое нервное перенапряжение нарушает липидный обмен и другие естественные процессы в организме.

В большинстве случаев рациональное питание и образ жизни способны нормализовать уровень холестерина в крови без приема медикаментов.
Медикаментозная терапия
Лекарственные средства назначаются при неэффективности немедикаментозной терапии, высоком риске атеросклеротического поражения.
В качестве медикаментозного лечения применяются следующие группы лекарств:
- Статины – Аторвастатин («Крестор», «Аторис»), Розувастатин («Липримар»).
- Фибраты – Фенофибрат («Липантил»), Ципрофибрат («Липанор»).
- Препараты никотиновой кислоты – «Ниацин», «Эндурацин».
Для лечения сопутствующих патологий и осложнений применяются такие группы лекарств:
- Гипотензивные средства из различных групп – Эналаприл («Энап»), Бисопролол («Конкор»), предупреждают сужение сосудов и повышение АД.
- Диуретики – Индапамид, «Верошпирон», предупреждают развитие отеков и, как следствие, повышение АД.
- Ноотропы – «Комбитропил», Церебролизин, улучшают кровообращение головного мозга.
- Антиагреганты – «Тромбо асс», «Аспирин кардио», снижают свертываемость крови, предупреждая тромбообразование.
Помимо основных препаратов, специалист может назначить медикаменты, стабилизирующие течение сахарного диабета, гипотиреоза.
Народные средства
Традиционные методы терапии нашли широкое применение в лечении повышенного холестерина и атеросклероза. Возможно применение следующих рецептов:
- Настой чеснока. Очистить 5 зубчиков, выдавить сок и залить его 200 мл оливкового масла. Затем емкость плотно накрыть крышкой и оставить на 7 дней. Применять в качестве добавки к салату.
- Настой чистотела. Высушить и измельчить листья растения, 1 г сырья залить 200 мл кипятка, затем остудить и процедить. Принимать по 5 мл 3 р./день.
- Настой боярышника. Цвет растения (2 ст. ложки) залить 200 мл кипяченой воды. Принимать 1 р./день перед приемом пищи.
Помимо настоев можно использовать измельченные семена расторопши или пятнистой вахты в качестве приправы к блюдам.
Список литературы
- КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВНУТРЕННИМ БОЛЕЗНЯМ — БЕЛЯЛОВ Ф.И., 2014 год.
- Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза Российские рекомендации V пересмотр. Москва. 2012 год
- Багрий А.Э., Дядык А.И. — Ишемическая болезнь сердца. Современные подходы к лечению, 2010 год.
- АТЕРОСКЛЕРОЗ — АРАБИДЗЕ Г.Г. — УЧЕБНОЕ ПОСОБИЕ, 2005 год.
- Коваленко В.Н. — Руководство по кардиологии, 2008 год.