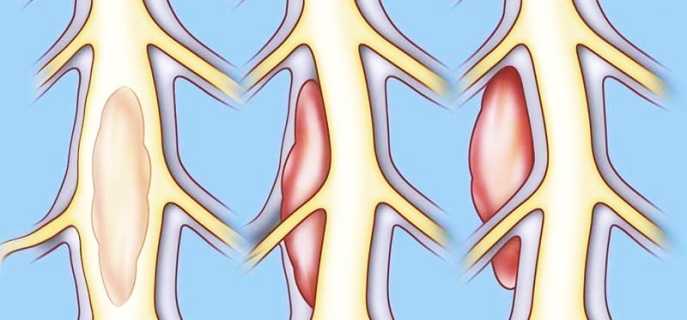
Опухоль спинного мозга выступает в качестве первичного или вторичного метастатического новообразования. Патологическое деление клеток может происходить в околоспинномозговом пространстве, в оболочках и в веществе спинного мозга. Различают опухоли доброкачественного и злокачественного характера. В течение долгого времени они могут ничем себя не проявлять. Первые симптомы у большинства больных возникают после того, как новообразование достигает внушительных размеров. Это существенно затрудняет лечение и ухудшает прогноз.
Средний возраст пациентов с диагностированной опухолью спинного мозга составляет 30-50 лет. У детей болезнь развивается редко. Около 85% новообразований располагаются в структурах позвоночника. Их донором являются сосуды, нервные корешки, оболочки спинного мозга, жировая клетчатка. Лишь 15% опухолей произрастают непосредственно из спинного мозга.
По МКБ 10 пересмотра опухолям спинного мозга злокачественной природы присвоен код С72.0. Доброкачественное новообразование кодируется как D32.
Причины
Причины формирования опухолей спинного мозга окончательно не установлены. Это касается как доброкачественных, так и злокачественных новообразований. В качестве основных факторов риска выступают:
- Влияние радиации на организм.
- Проживание в неблагоприятных экологических условиях.
- Взаимодействие с веществами, оказывающими токсическое воздействие на организм.
- Ведение нездорового образа жизни, в том числе, злоупотребление алкоголем, многолетнее курение, неправильное питание.
- Полученные травмы.
- Некачественное лечение инфекций и воспалений.
- Генетическая предрасположенность.
Объемное образование спинного мозга может появиться в результате распространения метастаз из других органов, пораженных раковыми клетками. Именно эту причину считают ведущей.
Онкогенные клетки в спинной мозг чаще всего проникают из пораженных раком молочных желез, пищевода, желудка, простаты, щитовидной железы и легких. Распространяются они по лимфатическим и кровеносным сосудам.
Классификация
Существует несколько классификаций опухолей спинного мозга. Они различаются в зависимости от критерия, который был положен в основу:
- По причине происхождения: первичные и вторичные новообразования. Для некоторых опухолей источником становится сам спинной мозг или окружающие его структуры, а для других – пораженные раком органы.
- По природе происхождения: злокачественная и доброкачественная опухоль спинного мозга.
- По отношению к спинному мозгу: интрамедуллярные и экстрамедуллярные новообразования. Первые формируются из мозгового вещества, а вторые – из окружающих его структур или из нервных корешков. Интрамедуллярные опухоли располагаются внутри спинного мозга, а экстрамедуллярные под мозговой оболочкой (субдуральные) или над ней (эпидулярные).
- По локализации: опухоль спинного мозга шейного, грудного или поясничного отдела. Также различают раковое новообразование в районе конского хвоста.
Одной из распространенных опухолей интрамедуллярного типа является глиома спинного мозга. Она может иметь как доброкачественную, так и злокачественную структуру. Большинство глиом представлено эпендимомами, которые располагаются в шейном или поясничном отделе позвоночника. В области конского хвоста они образуются редко.

Симптомы
Независимо от типа новообразования, по мере своего роста оно будет приводить к прогрессирующим нарушениям в работе пораженного органа. Опухоль спинного мозга вызывает следующие симптомы:
- Боль в области повреждения. Сначала она возникает время от времени, не отличается постоянством. Боль появляется при выполнении резких поворотов, при наклонах. Она может ощущаться во время кашля, при повышении давления в брюшной полости. Чем больше становится рак, тем сильнее будут боли. Справиться с ними обычными обезболивающими средствами уже невозможно.
- Нарушение чувствительности и утрата двигательных функций. Больной быстро устает, ходьба на длительные расстояния становится невозможной, он жалуется на необъяснимую слабость в ногах и руках.
- Нарушения в работе органов, расположенных в тазовой области. Сначала они не резкие, едва заметные. Отсутствие терапии приводит к неконтролируемым актам мочеиспускания и дефекации.
- Паралич. Он развивается на поздних стадиях развития болезни. Человек утрачивает способность к передвижению. В этот период образуются контрактуры и пролежни. Компрессия спинного мозга приводит к тяжелым последствиям, устранить которые сложно даже после проведения успешной терапии.
Боль в спине заслуживает пристального внимания и является поводом для обращения к доктору.
Симптомы опухоли, в зависимости от места ее расположения
Клиническая картина болезни зависит не только от стадии ее развития, но и от места расположения новообразования, а именно:
- Опухоли шейного отдела приводят к развитию одышки. Человек часто отмечает у себя икоту, не связанную с приемом пищи. Ему больно кашлять и чихать. В дальнейшем развивается синдром Горнера. Со стороны поражения усиливается потоотделение, формируется энофтальм, повышается тонус сосудов.
- Новообразование в грудном отделе позвоночного ствола приводит к возникновению опоясывающих болей. Часто на раннем диагностическом этапе патологию путают с воспалением желчного пузыря или поджелудочной железы, с плевритом. Руки не страдают, а вот нижние конечности теряют чувствительность. Болезнь сопровождается нарушением функции мочевого пузыря и кишечника.
- Опухоль, сосредоточенная на уровне поясничного отдела, становится причиной атрофии бедренных мышц, пареза ягодиц, бедер, стоп и голеней. Недержание мочи и кала приобретают тяжелое течение.
- Опухоль, находящаяся в области конского хвоста, долгое время может себя ничем не выдавать. Манифест болезни сопровождается острой и внезапной болью, которая распространяется на ягодицы и на нижние конечности. Больной страдает от задержки мочи.
Если боль в любом отделе позвоночника не проходит в течение нескольких дней, необходимо обращаться к специалисту.
Диагностика
Начинается прием пациента со сбора анамнеза. Если у человека в роду были люди, которые страдали от рака спинного мозга, об этом обязательно нужно сообщить врачу.
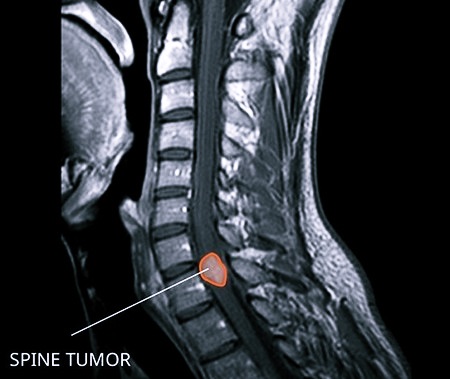
Во время первичного осмотра невролог может только заподозрить наличие опухоли. Чтобы уточнить диагноз, потребуется использование инструментальных методов. Рентгенография позволяет обнаружить только те новообразования, которые имеют внушительный размер. Метод информативен, когда опухоль уже привела к смещению позвонков, либо вовсе спровоцировала их разрушение.
К вспомогательным диагностическим исследованиям относятся: миелография с введением контрастного вещества, а также люмбальная пункция. От миелографии в последние годы отказываются, так как не всегда можно однозначно интерпретировать полученные результаты. В анализе ликвора раковые клетки обнаруживаются не часто. В то время как оба этих метода являются травматичными для пациента.
Первое место в плане обнаружения опухоли спинного мозга принадлежит МРТ позвоночника. Томография позволяет уточнить место расположения новообразования, оценить объем и степень распространения. По ее результатам врач может сделать предварительные выводы о строении опухоли.
Заключение выставляют после того, как будут получены результаты морфологического исследования клеток опухоли (гистологический анализ). Материал для исследования получают при выполнении пункции. Этот метод исследования является инвазивным, но обойтись без него невозможно.
Лечение
Самый эффективный метод лечения – это удаление опухоли спинного мозга. Наиболее безопасной считается резекция доброкачественных экстрамедуллярных новообразований. Процедуру проводят только после удаления дужки позвонка.
Хирургическое иссечение опухолей, произрастающих из спинного мозга, сложно в технологическом плане. Проведение процедуры сопряжено с рядом трудностей. Во время вмешательства высок риск травмирования мозговых структур. Поэтому к такой процедуре прибегают при развитии тяжелых осложнений.
Инновационным решением в проведении малоинвазивных процедур стало применение кибер-ножа. Однако такое лечение можно получить только в крупных столичных центрах.
Если у больного сохраняется способность к движению, а спинной мозг не утратил своей функциональности, то опухоль дренируют. Делается это для того, чтобы она перестала давить на внутренние структуры позвоночного столба.
Злокачественные новообразования на сегодняшний день не подлежат хирургическому удалению. Таким пациентам проводят лучевую терапию и химиотерапию. Если опухоль становится причиной нестерпимых болей, то пациенту выполняют нейрохирургическую операцию, которая сводится к перевязке нервных корешков.
Особенности лечения глиомы спинного мозга
Лечение глиомы, как одной из наиболее распространенных интрамедуллярных опухолей спинного мозга, предполагает ее радикальное удаление. Проводится операция с применением микрохирургических методик. Доброкачественное новообразование чаще всего удается удалить полностью. Лучевую терапию проводят только в случае обнаружения злокачественной опухоли.
Глиомы, поражающие спинной мозг, в отличие от глиом головного мозга, чаще имеют доброкачественный характер.
Реабилитация
После удаления глиальной опухоли или новообразования другого типа, пациенту требуется реабилитация. Она направлена на достижение следующих задач:
- Восстановление двигательной активности.
- Повышение мышечной силы.
- Возвращение навыков самообслуживания.
В первые 14 дней пациент проходит раннюю реабилитацию. Главными целями послеоперационного периода являются уменьшение отека, снятие болей и воспаления. Обязательно проводится качественная гигиена швов, по необходимости, назначают антибиотики. В это время больной должен носить корсет, выполнять дыхательную гимнастику, заниматься щадящей лечебной физкультурой.
Второй реабилитационный период длится около 3 месяцев. Он направлен на возвращение пациента к привычному образу жизни. Врач подбирает индивидуальный ЛФК, рекомендует занятия в бассейне под руководством медицинского тренера. В это время проводится физиотерапия.

Третий этап может длиться в течение нескольких лет, а иногда всю жизнь. Особое внимание уделяется укреплению организма, повышению иммунитета. Важно направить усилия на профилактику рецидива. Для этого необходимо заниматься лечебной физкультурой, посещать бассейн. Хорошим эффектом обладают мануальные техники, грязелечение, прием минеральных ванн. Не менее одного раза в год рекомендуется посещать санаторно-курортные учреждения.
Осложнения
После проведенного хирургического вмешательства у больного могут возникнуть следующие осложнения:
- Неврологические нарушения.
- Образование новых кист.
- Инфицирование швов и нагноение раны.
- Эмболия вен и артерий.
- Пневмония.
- Формирование пролежней.
- Отек спинного мозга.
В поздний период может сформироваться искривление позвоночника по типу сколиоза и кифоза. Еще одно распространенное последствие перенесенной операции – это функциональная нестабильность позвонков.
Прогноз
Опухоль спинного мозга может иметь различную природу происхождения, она дает разнообразные симптомы, поэтому составить точный прогноз сложно. Доброкачественные новообразования, которые были вовремя пролечены, чаще всего не рецидивируют. Полноценное восстановление наступает у 70% пациентов. В будущем им удается полностью избавиться от всех неврологических проявлений. Срок реабилитации чаще всего не занимает больше 2 лет.
Когда спинной мозг подвергался компрессии в течение года и дольше, то справиться с осложнениями на 100% не удастся. Таким пациентам будет присвоена инвалидность.
Прогноз для злокачественных новообразований неблагоприятный, так как больной будет получать исключительно паллиативную терапию. Продолжительность жизни зависит от того, как опухоль реагирует на лучевую и химиотерапию, как быстро она растет и распространяет метастазы.
Профилактика
Чтобы не пришлось долго и мучительно лечить опухоль спинного мозга шейного, грудного или поясничного отдела позвоночника, нужно соблюдать несложные профилактические мероприятия. Конечно, они не способны предупредить генные мутации в организме, но уменьшить онкогенный риск помогают. К основным рекомендациям относятся:
- Регулярные занятия спортом.
- Прогулки на свежем воздухе.
- Соблюдение принципов правильного питания.
- Отказ от проживания и работы в местах с плохой экологической обстановкой и с неблагоприятным радиационным фоном.
- Уход от стрессовых и конфликтных ситуаций.
- Своевременное лечение любых заболеваний.
- Достаточное время на отдых.
Вторичная профилактика сводится к регулярному наблюдению у специалиста, ежегодному прохождению МРТ. Это позволит контролировать состояние здоровья и вовремя отследить рецидив.
При появлении боли в спине как взрослый человек, так и ребенок должен быть обследован. Не всегда она является признаком грозной патологии, но выяснять причины дискомфорта нужно обязательно.

