Атеросклероз – это хроническое заболевание, характеризующееся поражением артерий различного калибра. Главной причиной данной патологии является накопление липидов на эндотелии сосудов, приводящее к их дисфункции.
Неуклонное прогрессирование патологического процесса приводит к общим и местным гемодинамическим расстройствам.
Так, осложнения атеросклероза – это развитие ишемической болезни сердца, хронической окклюзии сосудов кишечника, нижних конечностей, возникновение инфаркта или инсульта.
Чем опасен атеросклероз
Повышение уровня в крови липопротеидов низкой плотности (ЛПНП) ведет к образованию бляшек холестерина на внутренних стенках артерий, из-за чего происходит окклюзия с последующей ишемией кровоснабжаемых тканей и органов. Таким образом, заболевание нередко приводит к инвалидности и ранней смерти.
В группу риска по развитию заболевания входят люди, страдающие гиподинамией, потребляющие жирную, жареную, соленую пищу, имеющие пагубные привычки, низкую стрессоустойчивость.

Большое значение в возникновении атеросклероза имеет отягощенная наследственность, патологии эндокринной системы.
Основными диагностическими методами атеросклероза служат биохимическое исследование крови с определением уровня липидов различной плотности, УЗИ и ангиография сосудов.
Лечение заболевания имеет комплексный характер, которое состоит из диетотерапии, назначения нескольких групп медикаментов, при необходимости проводится оперативное вмешательство.
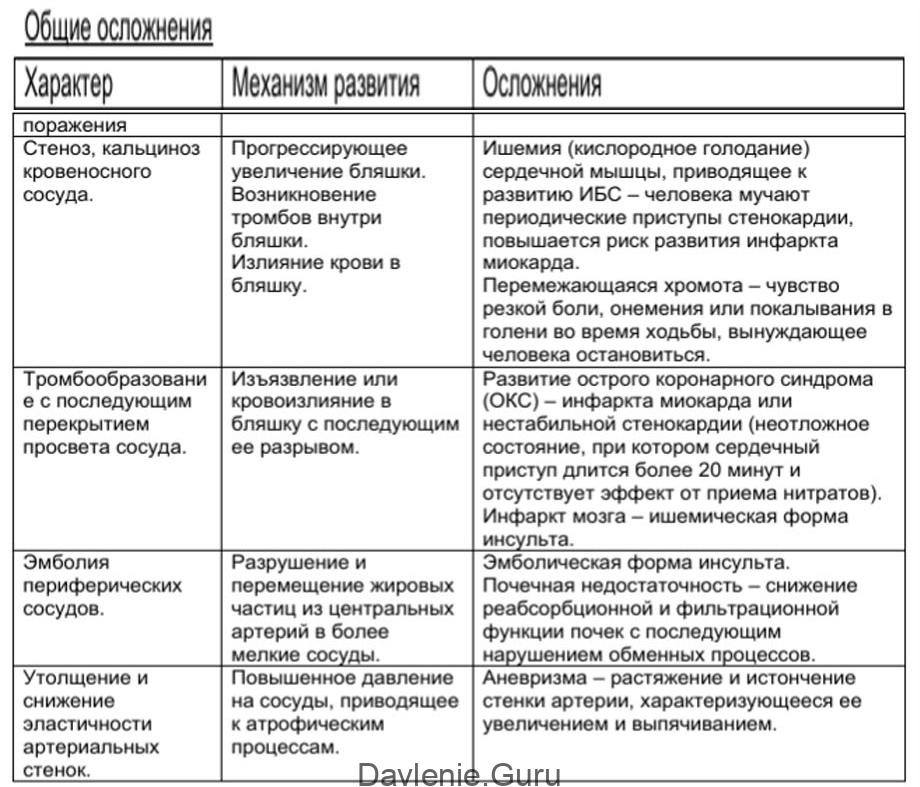
Осложнения общего характера
Осложнения атеросклероза носят общий и местный характер. В первом случае они классифицируются в зависимости от характера поражения сосуда (кальциноз, окклюзия, тромбоэмболия артерии и т.д.), во втором – от местонахождения холестериновых бляшек (в сосудах сердца, шеи, кишечника, почек, конечностей).
Общие осложнения
Местные осложнения
В зависимости от того, в каких сосудах образуются липидные бляшки, выделяют следующие осложнения атеросклероза:
- Поражение коронарных артерий. Образование холестериновых бляшек в сосудах сердца приводит к возникновению ишемической болезни сердца, которая проявляется в сердечных приступах различной интенсивности вплоть до развития инфаркта миокарда.
- Поражение сонных артерий. Если липидные бляшки поражают сосуды шеи, то страдает головной мозг. В результате этого нарушается умственная деятельность, координация. Повышается риск развития острого нарушения мозгового кровообращения (ОНМК), которое проявляется в виде инсульта или транзиторных ишемических атак (ТИА).
- Поражение почечных артерий. При поражении атеросклерозом сосудов почек нарушается их питание и кровообращение, в результате чего развивается почечная недостаточность.
- Поражение мезентериальных артерий. В случае нахождения липидных бляшек в сосудах кишечника снижается усвоение питательных веществ, в результате чего человек постепенно теряет вес.
- Поражение артерий конечностей. Нежелательные последствия атеросклероза со стороны ног встречаются значительно чаще, нежели со стороны верхних конечностей. В основном они проявляются в виде парестезий, атрофических и дистрофических изменений.
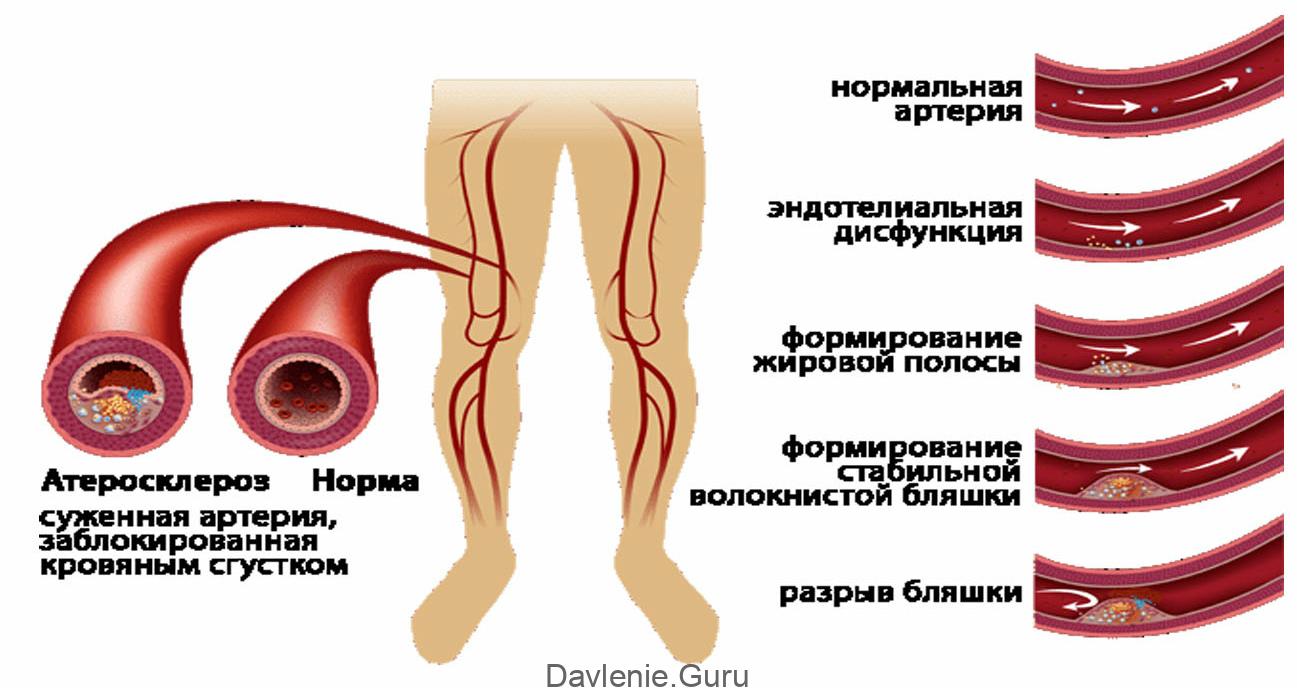
Рассмотрим подробнее симптомы, которые возникают у человека при поражении различных сосудов.
Поражение коронарных артерий
Атеросклероз сердца проявляет себя постепенно. Пока холестериновая бляшка имеет небольшие размеры и значительно не сужает просвет сосуда, заболевание протекает в нестенозирующей форме.
В этом случае человека могут беспокоить следующие симптомы:
- Общая слабость,
- Быстрая утомляемость, снижение работоспособности,
- Дискомфорт и неинтенсивные болевые ощущения за грудиной (в области сердца),
- Головокружение.

По мере роста холестериновой бляшки просвет сосуда перекрывается – образуется стенозирующая форма, в результате чего развивается ишемическая болезнь сердца (ИБС).
Согласно основной классификации ИБС, это заболевание имеет две основные формы течения – острую и хроническую.
При острой форме происходит резкое уменьшение притока крови к кровоснабжаемому участку ткани – возникает приступ стенокардии, симптомами которого является различная по характеру и интенсивности боль за грудиной с иррадиацией в левую руку, под лопатку.
В случае если просвет сосуда перекрывается настолько, что возникает некроз (отмирание) участка ткани, развивается серьезное последствие – инфаркт миокарда.
Хроническая форма ИБС проявляется, в основном, в развитии кардиосклероза – превращении участков сердечной мышцы в фиброзную ткань. Такая патология ведет к снижению сократительной функции миокарда с развитием хронической сердечной недостаточности. В этом случае клиническая картина проявляется в периодической одышке, отеках конечностей.
Поражение сонных артерий
При атеросклерозе артерий шеи страдает головной мозг. Перекрытие просвета мозговых сосудов холестериновыми бляшками неизбежно ведет к развитию цереброваскулярной недостаточности (ЦВН), которая может протекать как в хронической, так и в острой форме.
Хронической форме ЦВН присущи три стадии развития:
- Начальная (компенсированная) стадия. Проявляются неспецифические симптомы – небольшая вялость, ухудшение умственной деятельности.
- Стадия клинических проявлений (субкомпенсации). Человека начинают мучить боли в голове, тошнота, нарастают слабость, сонливость.
- Стадия неврологического дефицита (декомпенсации). Прогрессируют признаки деменции (слабоумия), возникает тремор конечностей, нарушение координации. В дальнейшем снижается интеллект, развивается недержание кала и мочи.

Острая форма ЦВН не имеет стадий. Она проявляется в развитии острого нарушения мозгового кровообращения (ОНМК) – транзиторных ишемических атак или ишемического инсульта.
В первом случае клиническая картина проявляется волнообразно, во втором возникают необратимые неврологические нарушения.
Основными симптомами ОНМК являются:
- Слабость, онемение в одной половине тела, руке или ноге,
- Снижение координации, нарушение равновесия,
- Нарушение речи,
- Головокружение,
- Тошнота, рвота,
- Дезориентация, нарушение памяти,
- Нарушение глотательного рефлекса.
Лечение хронической ЦВН требует приема медикаментов, улучшающих кровообращение головного мозга (ноотропов). Острая форма требует оказания неотложной помощи с последующим лечением в реанимации и неврологическом отделении стационара.
Поражение почечных артерий
Чем опасен атеросклероз почек? Поражение их сосудов липидными бляшками ведет к развитию ишемической нефропатии. Такая патология имеет длительный скрытый период, где все нарушения носят обратимый характер.
Когда развивается стадия клинических проявлений, то функции почек оказываются нарушенными, а количество почечных клеток (нефронов) – сниженным.
К начальным признакам поражения сосудов почек относятся такие признаки:
- Общая слабость, быстрая утомляемость,
- Отеки нижних конечностей, лица предпочтительно в утреннее время суток,
- Увеличение выделения объема мочи в ночное время и уменьшение – в дневное.
Постепенная ишемия сосудов провоцирует отмирание клеток почек и замещение их на фиброзную ткань. Это ведет к развитию хронической почечной недостаточности, которая имеет следующие симптомы:
- Сухость и зуд кожи,
- Отсутствие аппетита,
- Снижение массы тела,
- Тошнота, диспепсические явления,
- Постоянные отеки конечностей, лица,
- Запах аммиака изо рта.
Тяжелая форма нефропатии приводит к развитию острой почечной недостаточности – почки полностью теряют фильтрационную и реабсорбционную функции, в крови накапливаются токсичные вещества.
При неоказании медицинской помощи человек может впасть в кому с последующим летальным исходом.
Поражение мезентериальных артерий
Поражение атеросклерозом сосудов кишечника также приводит к возникновению острых и хронических патологий.
Внезапное сужение просвета мезентериальных сосудов являются причиной возникновения острого ишемического колита – воспаления толстого кишечника. Его симптомами являются:
- Болевые ощущения в различных отделах живота различной интенсивности,
- Метеоризм,
- Нарушение кишечной перистальтики,
- Признаки интоксикации – субфебрилитет, общая слабость, вялость, тошнота.

Постоянная ишемия сосудов приводит к хроническому течению патологии, симптомами которой являются:
- Болевые ощущения в животе после приема пищи, которые проходят самостоятельно через несколько часов,
- Диспепсические явления – изжога, отрыжка, тошнота,
- Перистальтические нарушения – запоры сменяются поносами,
- Снижение массы тела,
- Гиповитаминоз.
Поздняя диагностика или нерациональное лечение провоцируют серьезные последствия – отмирание и распадение тканей (инфаркт кишечника) с последующим воспалением брюшины (перитонитом).
Поражение сосудов конечностей
Поражение артерий верхних и нижних конечностей имеет схожую симптоматику. Клинически выделяют четыре стадии развития заболевания:
- Стадия компенсации. Специфические симптомы отсутствуют, заподозрить заболевание можно только путем лабораторных и инструментальных исследований. Человека беспокоит лишь зябкость конечностей, их повышенная чувствительность к низким температурам.
- Стадия субкомпенсации. Снижается чувствительность пальцев, конечности быстро устают в процессе физической работы. Возникает периодическое чувство онемения, покалывания. Перемежающаяся хромота возникает при ходьбе более километра.
- Ишемическая стадия. Конечности бледнеют, приобретают цианотичный оттенок. Кожа становится сухой, шелушится. Парестезии, судорожные сокращения появляются в покое, перемежающаяся хромота мучает после прохождения ста метров.
- Стадия выраженных клинических проявлений. Конечности становятся синюшными и холодными, ногти на них – ломкими, чувствительность сильно снижена. Питание тканей нарушается, возникают трофические язвы, зоны некроза, повышается риск развития гангрены.
Скорость перехода заболевания из одной стадии в другую напрямую зависит от количества факторов риска: отягощенной наследственности, эндокринных патологий, пагубных привычек, нерационального питания и т.д.
Диагностика
Диагностика атеросклероза носит комплексный характер. Она состоит из основных и дополнительных методов исследования и включает в себя:
- Сбор жалоб и данных анамнеза, в процессе чего выявляются факторы риска и наличие специфических симптомов,
- Лабораторные исследования,
- Инструментальные методы.
Лабораторная диагностика назначается всем пациентам, имеющим факторы риска, независимо от наличия симптоматики. Анализы позволяют оценить состояние сосудов и определить вероятность развития заболевания.

Основным лабораторным анализом для выявления атеросклероза является липидограмма – это исследование плазмы крови на содержание липидных веществ и их соотношение между собой.
В данном случае определяется уровень общего холестерина, липопротеидов низкой и очень низкой плотности (ЛПНП и ЛПОНП), триглицеридов.
Риск возникновения заболевания увеличивается при повышении уровня этих показателей и снижении уровня липопротеидов высокой плотности (ЛПВП). Помимо этого, специалисты проводят подсчет индекса атерогенности – соотношение ЛПНП к ЛПВП.
Ниже приведена таблица нормальных показателей липидных веществ.

Инструментальная диагностика включает в себя следующие исследования:
- УЗИ сосудов – исследуются крупные артерии.
- Ангиография – рентгенологическое исследование сосудов, которое проводится при помощи введения в них контрастного вещества.
- Доплерография – «золотой стандарт» диагностики атеросклероза, в основе которого лежит ультразвуковое исследование. Это наиболее информативный метод, который позволяет оценить размеры сосудов, степень и место перекрытия их просвета, скорость кровотока.
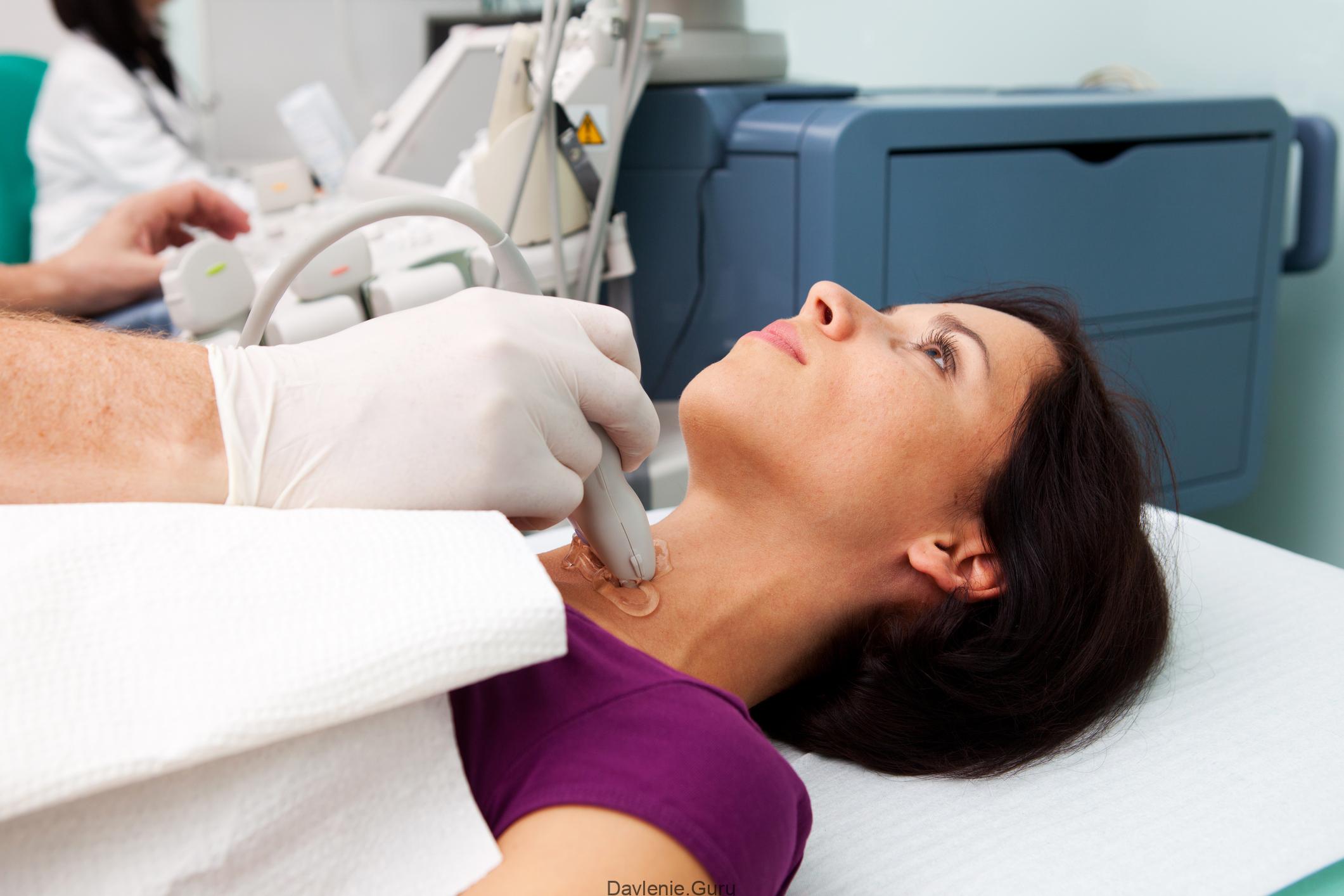
Для более точного исследования сосудов применяется компьютерная или магнитно-резонансная томография (КТ или МРТ).
Профилактика
Для предупреждения развития атеросклероза существуют способы первичной и вторичной профилактики.
Первичная профилактика включает в себя:
- Отказ от пагубных привычек – табакокурения и злоупотребления спиртными напитками,
- Профилактика гиподинамии – ежедневные прогулки, утренняя зарядка,
- Рациональное питание – отказ от жирной, жареной, соленой пищи, частое питание по малым порциям
- С преобладанием растительной клетчатки, молочных продуктов,
- Контроль над массой тела – предупреждение избыточного веса и ожирения.
Вторичная профилактика рекомендуется людям, имеющим факторы риска по развитию атеросклероза:
- Контроль артериального давления – ежедневное измерение АД, постоянный прием гипотензивных медикаментов,
- Прием антиагрегантов, статинов,
- Ежегодное исследование уровня общего холестерина и других липидных веществ в крови.
Рациональный образ жизни, соблюдение профилактических мер, а также своевременная диагностика позволяет избежать осложнений атеросклероза.
Список литературы
- Липовецкий, Б. М. Атеросклероз и его осложнения со стороны сердца, мозга и аорты (диагностика, лечение, профилактика) / Б.М. Липовецкий. — М.: СпецЛит, 2013 год.
- Атеросклероз — Диагностика, лечение, профилактика — Нестеров Ю.И. — Практическое руководство, 2007 год.
- Атеросклероз — Арабидзе Г.Г. — Учебное пособие, 2005 год.
- ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА — КРЮКОВ Н.Н., 2010 год.
- ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА — БАГРИЙ А.Э. — ПРАКТИЧЕСКОЕ ПОСОБИЕ, 2006 год.
- РУКОВОДСТВО ПО КАРДИОЛОГИИ — КОВАЛЕНКО В.Н. — ПРАКТИЧЕСКОЕ ПОСОБИЕ, 2008 год.

