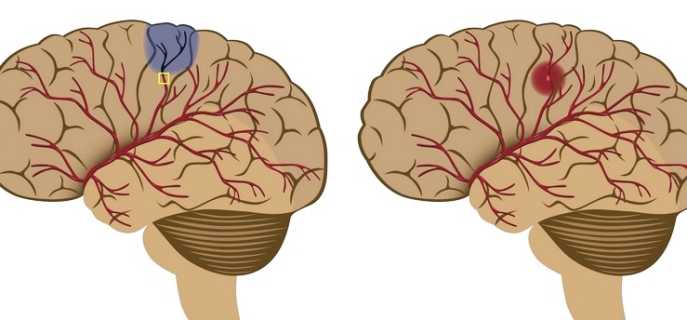
Инсульт – резкий сбой в функционировании головного мозга, возникающий при закупоривании просвета сосуда либо при кровоизлиянии в орган. В первом случае патология классифицируется как ишемический инсульт, во втором – геморрагический. Обе разновидности заболевания не развиваются самостоятельно. Обычно им предварительно сопутствует какое-либо из болезненных состояний, являющееся катализатором. К ним относятся проблемы с повышенным кровяным давлением (гипертония), сердечные патологии, церебральный атеросклероз.
Паралич после инсульта – его неотъемлемая часть. Следует знать, что регулирование частей тела нервной системой происходит по принципу перекрещивания: при развитии правостороннего кровоизлияния или закупоривания сосуда, у человека парализуется левая часть тела, и наоборот.
Проявления симптомов
Существует легкая схема, которой можно воспользоваться каждому для диагностирования кровоизлияния в мозг:
- Попросить человека улыбнуться. При нарушении полушария справа левый угол рта не поднимается, поэтому улыбка может показаться кривой. Помимо этого, щека слева в некоторых случаях парусит.
- Попросить сказать любое легкое предложение. Если пациент не способен сделать это, либо его речь нечеткая, можно предполагать худшее развитие сценария.
Речевые нарушения при инсульте справа практически не встречаются, если речь идет о левшах.
- Также можно попросить поднять вверх изначально руки, затем ноги. Если же у человека парализовало левую сторону, он не в состоянии поднять левые конечности, либо сила их мышц слаба в сравнении с правыми, то, вероятнее всего, функционирование правого полушария нарушено.
- Последний пункт проверяет сознание человека, его ориентацию во времени. Следует задать ряд обычных вопросов: кто он, где сейчас находится, сегодняшняя дата и день. При верных ответах сознание в порядке. Однако есть одно но. При ишемическом инсульте человек может правильно отвечать. В случае с геморрагическим видом патологии сознание пострадавшего нарушается.
При наличии даже одного признака вероятность грядущего инсульта составляет 80%. Следует незамедлительно позвонить в скорую помощь. После обнаружения первичных признаков у врачей остается максимум 6 часов для спасения пациента, снижения повреждений тканей в головном мозге.
Чем скорее выявлена причина и назначена терапия, тем позитивнее прогноз на будущее для больного. Поэтому нужно уметь определять начальные признаки инсульта, чтоб скорее обратиться в медицинское учреждение.
Другие симптомы:
- головная боль,
- чувство тошноты, рвотные рефлексы,
- головокружение,
- увеличение АД,
- нарушение чувствительности – мурашки, легкое покалывание, онемение,
- полный паралич правой стороны тела или левой – гемиплегия,
- нарушение зрительных, слуховых, обонятельных функций,
- потеря равновесия, координации,
- появление признаков со стороны вегетативной системы – одышка, сильное биение мышцы сердца, обильное потоотделение, покраснение лица.
Причины и опасность патологии
Факторов, являющихся предпосылками инсульта, существует большое количество. К наиболее частым относятся:
- увеличение уровня холестерина в крови,
- избыточный вес,
- болезни сердечно-сосудистой системы в хронической форме,
- патологии почек,
- курение, спиртные напитки,
- сидячий образ жизни,
- регулярное использование контрацептивных препаратов,
- частые стрессы,
- аневризм,
- травмы, повреждение черепа.
После кровоизлияния больной зачастую теряет способность к главным функциональным возможностям организма. Обычно на их возобновление требуется большой промежуток времени. Этой категории пациентов порой приходится снова изучать навык хождения, учиться писать и говорить, разрабатывать чувствительность пальцев на руках, координировать тело. Психологическое состояние человека не изменяется, что позволяет быстрее настроиться и двигаться к выздоровлению.

Ишемическая форма инсульта правого полушария развивается и протекает стремительно. Появляется это состояние обычно после 55 лет в 70%, однако были случаи, когда кровоизлияние случалось у маленьких детей, женщин в положении.
Последствия инсульта в зависимости от его типа
При апоплексии правой стороны органа, все вытекающие последствия, появляющиеся у пострадавшего, тесно связаны с видом патологического состояния: ишемическая форма, геморрагический тип. Рассмотрим подробнее каждую из них и возникающие последствия.
Геморрагическая форма
Самой серьезной разновидностью патологии является геморрагический правосторонний апоплексический удар. Данная форма характеризуется четкими и агрессивными признаками. В преддверии кровоизлияния, человек может испытывать одышку, боль в области сердца, головокружение, повышение давления. После перехода в острую фазу развивается паралич левой стороны тела, пропадает нормальная чувствительность, конечности немеют (слева), происходит утрата сознания. В дальнейшем последствия крайне тяжелые: начиная с разных видов инвалидности, заканчивая отеком мозга и даже комой.
При инсульте правого полушария мозга вероятность рецидива составляет 70%.
Особенности ишемической формы
При развитии ишемического кровоизлияния (речь идет о правом полушарии) человек перестает ориентироваться в пространстве и времени, у него нарушается зрение, речевые способности, исчезает чувствительность на боль, теряются тактильные способности.
Подтолкнуть к развитию этой формы заболевания могут мелкие кровоизлияния в коре мозга, аномалии сосудов в нем и сонной артерии. Провокационные факторы: чрезмерная физическая нагрузка, эмоциональный всплеск, травмы головы, родовая деятельность. Последствия аналогичны предыдущей форме инсульта.
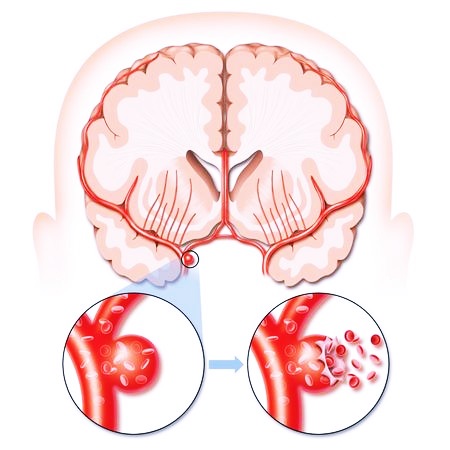
Детский инфаркт мозга: ключевые особенности
За последние годы апоплексия участилась, причем, каждый раз патологическое состояние отмечается у молодых людей. Инсульт может развиться даже у подростка или ребенка. Первопричина заключается в особенностях состояния здоровья. Высокие шансы имеются у людей с пороками сердца, генетическими болезнями крови, со сбоями в эндокринной системе. Симптоматика имеет явственную локализацию:
- потеря чувствительности левой лицевой области,
- тремор конечностей,
- судороги,
- нарушение дикции,
- неспособность управлять телом.
Если кровоизлияние вовремя и верно диагностировали, то терапия и реабилитирующие процедуры ведут к полному выздоровлению, а также к возобновлению работы мозга, как прежде.
Диагностика
При возникновении начальных симптомов или нахождении человека в группе риска, обязательно проводятся определенные исследования. Первоочередно пострадавший отправляется на прием к неврологу для определения очаговых неврологических признаков, по необходимости – к нейрохирургу. После этого пациент проходит перечень следующих обследований для установления типа патологии, местоположения, величины пораженной области:
- МРТ,
- компьютерная томография,
- анализ крови – общий, на свертываемость,
- исследование урины,
- анализ на липидограмму – показатель холестерина.
Для определения сопутствующего заболевания назначают:
- ЭКГ,
- УЗИ сердечной мышцы,
- мониторинг кровяного давления,
- рентген органов грудной клетки (ОГР),
- УЗИ сосудов.
На основании результатов исследований, врач составит схему лечения, назначит симптоматическое лечение.
Основы первой помощи: что делать до того, как приедет скорая помощь?
Вызывая неотложку, следует подробно рассказать, что случилось, как и в случае с любыми другими заболеваниями. Больному потребуется помощь невролога, именно поэтому диспетчер должен четко знать все нюансы произошедшего, чтоб направить нужную бригаду медиков. Что делать до приезда врачей:
- Поднять голову пострадавшего на 30 градусов от тела, подложив под нее подушку, одеяло.
- Открыть окна для поступления кислорода.
- Расслабить вещи, стесняющие дыхание.
- Померить АД, записать данные.
- При обнаружении рвотных рефлексов повернуть человека на бок, после рвоты очистить ему рот.
От быстроты оказанной доврачебной помощи при апоплексии зависит не только длительность и сложность реабилитации в будущем, но даже сама жизнь человека.

Лечение патологии
Терапевтическая схема будет напрямую зависеть от того, каков вид инсульта зафиксирован, какую площадь занимает очаг. Практика показывает, что лечение состоит из следующих шагов:
- Ликвидация первопричины. Изначально медицинские работники должны выявить, что конкретно дало толчок в развитии подобного явления: атеросклероз, повышенное АД, ишемия сердечной мышцы, недостаточность почек. После этого осуществляется лечение обнаруженного заболевания.
- Нормализация кровообращения. Для этого обычно назначают препараты, чтобы оперативно решить вопрос с устранением густоты крови, исключения потенциальных спазмов сосудов. Если же при инсульте геморрагического типа нужно назначить лечение, то из-за усиленного кровообращения и разрыва стенок сосудов под таким давлением нужно принимать медикаменты для снижения последнего.
- Повышение тонуса сосудистых стенок.
- Нормализация АД.
- Назначаются диуретики, поскольку они способствуют понижению кровяного давления, препятствуют появлению отека в мозге.
В качестве дополнительной терапии врач выписывает медикаментозные средства для улучшения функционирования сердечной системы, уменьшения показателя холестерина в организме. Помимо этого, настоятельно рекомендуется соблюдение специальной диеты и корректирование привычного образа жизни.
Обычно лечение происходит в медицинском учреждении. Зачастую пациенту необходимо подключение к специализированной аппаратуре для поддержания жизнеобеспечения внутренних органов и систем. После стабилизации процесс восстановления проходит дома либо, по желанию, в профильном центре реабилитации.
Реабилитация
Восстановительный период после инсульта требует много терпения и, конечно, времени. Родные в этом случае должны стать более сдержанными, помогать больному и морально поддерживать, настраивая на позитивный лад. Ведь человеку после апоплексии скорее всего потребуется снова учиться ходить, принимать пищу, писать, читать и так далее. Реабилитация возможна и дома, однако чаще медики рекомендуют проходить восстановление после инсульта в учреждениях со специально обученными людьми.
Массаж при наличии патологии играет наиважнейшую роль. Процедура помогает реанимировать двигательную деятельность конечностей, предотвращает появление пролежней, застоя крови в организме. Важно, чтобы массаж делали крайне аккуратно. Парализованные части тела сразу после удара слишком уязвимы, по этой причине сеансы должны длиться не более четверти часа. Проводить их следует с утра, после гигиенических мероприятий. В первое время массажные действия сводятся к легким растираниям, поглаживанию. В дальнейшем интенсивность и длительность увеличивают. На последнем этапе разрешено дополнять процедуру прочими разными упражнениями, которые помогут нормализовать двигательную активность рук, ног, устранить частичный паралич мышц (гемипарез).

До момента, пока больной не может самостоятельно двигаться, его нужно переворачивать с бока на бок с интервалом в 2 часа. Немаловажно следить за гигиеной тела пострадавшего, а также, чтоб на его постели не имелось неровностей, складок. Такие действия помогут избежать атрофии мышечной ткани, пролежней. При осуществлении гигиены необходимо следить за температурой воды. Она не должна быть излишне горячей. После инсульта кожный покров нечувствительных частей тела уязвим, слишком горячая вода может нанести ожог.
Восстановление после инсульта (правая сторона или левая парализованы) включает также перечень дополнительных видов процедур, упражнений. Если лечащий врач не запретит, рекомендуется посещать бассейн, начать прохождение курса дыхательной гимнастики. Водные процедуры особенно хороши, поскольку благотворно действуют на тело человека – расслабляют мышцы, помогают комплексно благотворно повлиять на организм в целом.
По достижению периода, когда больной может подниматься с постели без посторонней помощи, ему разрешается совершать пешие прогулки на свежем воздухе. Важно, чтобы тот передвигался по поверхностям без подъемов. Изначально прогулки не могут превышать расстояния в 500 метров. Когда пациент перестанет испытывать трудности, расстояние увеличивают до 2 км.
При возникновении дискомфорта у больного, изменения состояния в негативную сторону во время процедур, упражнений – их необходимо прекратить.
В реабилитационный комплекс входит и питание. Диета составляется строго в соответствии с индивидуальными особенностями, с учетом потребности – уменьшить показатель холестерина.
Возможные осложнения
Случается так, что у некоторых больных в будущем выявляются серьезные осложнения. Они формируются в результате некорректно выбранного лечения, схемы приема лекарств, либо при огромной области поражения сосудистых канальцев в мозгу. Помимо этого, необратимые последствия возникают, когда помощь была оказана слишком поздно. Осложнения могут быть следующими:
- Речевые проблемы – полная потеря разговорных функций, замедление речи, трудности в произношении звуков.
- Вследствие обездвиженности пациента – формирование пролежней, застои крови, появление тромбов, пневмония.
- При поражении огромных мозговых зон, которые управляют первоочередной деятельностью организма, пострадавший может потерять контроль над процессами дефекации, мочеотделения.
- Зачастую появляются значительные сбои в функционировании мозга, по этой причине происходит нарушение памяти, плюс, человек не может ориентироваться, сопоставлять факты.
Грамотно составленная схема лечения поможет устранить осложнения с течением времени. Однако потребуется запастись терпением, ведь восстановительный процесс в этом случае займет большее количество времени.
Профилактика
Основы профилактических мер для предотвращения инсульта гласят следующее:
- отказаться от спиртного и курения табака, если этого требует анамнез и конкретная ситуация,
- придерживаться сбалансированного питания, исключить вредную и потенциально опасную пищу – особенно актуально для мужчин средних годов жизни,
- избегать стрессовых ситуаций,
- вести умеренную физическую активность,
- не пускать на самотек болезни, способствующие развитию кровоизлияния в мозг,
- следить за показателями кровяного давления.
Жизнь в будущем
Пройдя полноценный реабилитационный курс после апоплексического удара, каждый сталкивается с новыми условиями жизнедеятельности. Для предотвращения обширного инсульта пострадавшему требуется соблюдать правила:
- избегать стрессов,
- исключить психоэмоциональные всплески,
- не оказывать на тело чрезмерную нагрузку,
- раз в полгода посещать врачей: кардиолога, невролога, терапевта.
При проделывании всех мероприятий, направленных на восстановление, функциональная деятельность человеческого организма способна достигнуть уровня, когда пострадавший может обслуживать сам себя в амбулаторных условиях, а также максимально полно приспособиться к окружающей среде.
Касаемо тяжести кровоизлияния правого полушария мозга, последствий, сколько проживают лет после этого люди – точного ответа нет. После перенесенной апоплексии правой стороны мозга, длительность жизни уменьшается в среднем на 6 лет. В особенности это относится к женщинам в возрасте после 55 лет. Намного сложнее дать прогноз на будущее для пациентов 80 лет и старше. В этом возрасте после удара восстановиться крайне сложно.
При правильном уходе за человеком после инсульта в условиях дома и строгом следовании врачебным рекомендациям, длительность его жизни не укоротится до максимальных показателей.
Практически у каждого пострадавшего в дальнейшем появляются расстройства, имеющие отношение к кровеносной и мочевыделительной системе. Своевременная консультация квалифицированного врача позволит избежать данных проблем и разобраться, как лечить последствия в постинсультном периоде.

