
Вертеброгенная цервикалгия — это вторичное заболевание у взрослых и детей, характеризующееся болевыми ощущениями в области спины. Возникает на фоне патологий позвоночника. У пациентов отмечаются головные боли различной интенсивности, неврологические симптомы, головокружения и др. Лечение основывается на устранении основной причины развития патологии, а также применении симптоматических средств: обезболивающих, противовоспалительных и т.д.
Причины заболевания
Вертебральную цервикалгию согласно МКБ-10 относят к дорсопатиям — код M54.2. Основная причина ее появления связана с заболеваниями шейного отдела позвоночника. У большинства пациентов выявляют остеохондроз, характеризующийся дегенеративно-дистрофическими изменениями в межпозвоночных дисках. Кроме этого, причинами могут быть:
- остеофиты в области межпозвонковых суставов. Они представляют собой участки разрастания костной ткани, которые могут сдавливать нервные и сосудистые структуры,
- протрузия диска, характеризующаяся его выбуханием за пределы межпозвоночного пространства,
- инфекционные процессы, доброкачественные и злокачественные опухоли в области позвоночника,
- перелом позвонков и другие травмы: подвывихи, вывихи,
- заболевания позвонковых артерий,
- ревматоидный артрит, болезнь Бехтерева и т.д.
Указанные болезни приводят к органическим изменениям в шейном отделе позвоночника. Это создает фон для развития болевых ощущений и других симптомов. Клинические проявления цервикалгии возникают в результате воздействия триггерных факторов: острый стресс, неудобное положение головы и шеи во время сна, переохлаждение, искривление осанки, избыточная масса тела, длительная сидячая работа, тяжелые физические нагрузки и пр.
Классификация
Вертеброгенная цервикалгия может иметь различные формы. Наиболее часто заболевание классифицируют в зависимости от характера течения:
- острый вариант, характеризующийся интенсивным болевым синдром и сопутствующими неврологическими изменениями. Наиболее часто возникает после травм позвоночника и при патологиях корешков спинного мозга. Продолжается до 7-10 дней,
- хроническая цервикалгия проявляется умеренной симптоматикой со слабой невралгией. Клинические признаки болезни сохраняются до 2 и более месяцев. Возникает на фоне хронических патологий: опухолевого поражения, заболеваний сосудов, остеопороза и др.
Помимо характера течения, специалисты учитывают причины болезни. На основании этого, выделяют спондилогенный и дискогенный вариант цервикалгии. В первом случае заболевание возникает из-за патологических изменений в костной ткани позвонков на фоне остеопороза, новообразований или травм. Нарушения приводят к негативному воздействию на нервы и появлению боли. При дискогенной, или истинной цервикалгии патологический очаг выявляется в межпозвоночных дисках. Как правило, у больных диагностируется остеопороз.
В зависимости от локализации болевых ощущений и их распространения на другие отделы позвоночника выделяют следующие варианты болезни:
- цервикокраниалгия,
- цервикобрахиалгия,
- цервикотораколюмбалгия,
- вертеброгенная цервикоторакалгия.
Указанные варианты сопровождаются болью в области головы, рук, поясничного и грудного отдела позвоночника, соответственно.
Клинические проявления
Острая и хроническая вертеброгенная цервикалгия проявляется характерным комплексом симптомов. Больной при расспросе врачом выражает следующие жалобы:
- боль в области шеи, имеющая жгучий или тянущий характер. Неприятные ощущения могут переходить на затылок, плечи и спину, вплоть до поясницы,
- при чихании и резких движениях головой боль усиливается,
- характерны признаки цервикалгии с мышечно-тоническим синдромом — уплотнения и болевые ощущения в мышцах, связанные с нарушением их тонуса,
- онемение и покалывание на коже лица и головы,
- ограничение подвижности шеи. Пациенты испытывают трудности с поворотом головы или движения полностью отсутствуют, так как приводят к сильной боли,
- головокружения и мигренеподобные болевые приступы,
- шум в ушах, мелькание «мушек» перед глазами и другие зрительные нарушения,
- тошнота, общая слабость и обмороки,
- неустойчивая походка.
При появлении указанных симптомов следует сразу обратиться за медицинской помощью. Попытки лечить цервикалгию самостоятельно могут привести к прогрессированию основного заболевания и развитию осложнений.
Синдром цервикалгии имеет различную выраженность у больных. На начальных этапах заболевания пациент может отмечать слабые болевые ощущения в шейном отделе позвоночника при резких движениях головой или неудобной позе во время сна. При отсутствии терапии болезнь прогрессирует, приводя к усилению симптоматики.
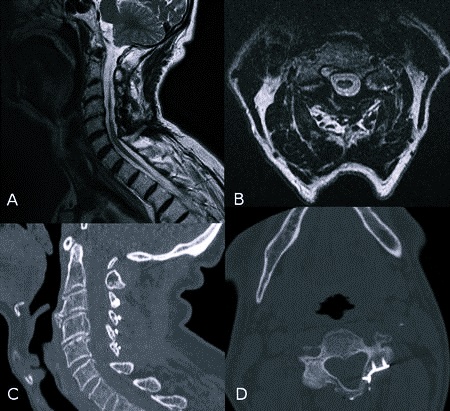
Диагностические мероприятия
Диагноз вертеброгенной цервикалгии выставляют на основании комплексной диагностики. Кроме сбора имеющихся жалоб и истории развития заболевания, обследование включает в себя следующие методы:
- рентгенография шейного отдела позвоночника, позволяющая выявить травматические и нетравматические нарушения в опорно-двигательном аппарате. На рентгенограмме специалист может выявить переломы позвонков, деформацию межпозвонковых дисков, остеофиты и др. Метод используют на начальных этапах диагностики для определения характера патологии и выбора дальнейшей тактики обследования,
- компьютерная томография — вариант рентгенографического исследования, позволяющий получить объемное изображение позвоночника и расположенных рядом тканей. Используется для выявления признаков поражения костно-суставного аппарата,
- магнитно-резонансная томография подходит для оценки состояния межпозвонковых дисков, нервных корешков, сосудов и мягких тканей. Указанные образования плохо видны при рентгенологическом исследовании. С помощью МРТ выявляют опухоли, воспалительные процессы в нервной системе и т.п.,
- УЗИ с допплерографией позвоночных артериий при подозрении на их сдавление и нарушение кровотока,
- при наличии боли в грудном отделе спины проводят электрокардиографию. ЭКГ позволяет исключить болевой приступ при стенокардии и инфаркт миокарда,
- для оценки скорости передачи нервных импульсов по нервам проводят электромиелографию. Исследование показано больным с парезами и параличами, которые могут сопровождать цервикалгию.
Дополнительно проводят лабораторные исследования: клинический и биохимический анализ крови, серологическую диагностику для выявления нейроинфекций и др. Указанные методы позволяют уточнить диагноз и выявить сопутствующие заболевания. Интерпретирует полученные результаты всегда врач. Попытки самостоятельно поставить диагноз приводят к неправильной диагностике и подбору неэффективной терапии.
Подходы к лечению
Терапия при симптомах цервикалгии направлена на устранение основного заболевания и облегчение состояния пациента. С этой целью используют медикаментозные и немедикаментозные методы.
Применение лекарств
При цервикалгии применяют следующие группы лекарственных препаратов:
- нестероидные противовоспалительные средства (Кеторолак, Нимесулид и др.) в виде таблеток, мазей или гелей. НПВС устраняют болевые ощущения и снижают выраженность воспалительного процесса. При низкой эффективности врач может назначить глюкокортикостероиды — Дексаметазон и т.д.,
- при хроническом болевом синдроме используют антидепрессанты (Флуоксетин, Амитриптилин). Они устраняют боль и повышают уровень качества жизни пациента,
- миорелаксанты: Тизанидин, Баклофен, Толперизон и др. Устраняют повышенный тонус и спазм мышц в шейном и грудном отделе. Благодаря этому уменьшаются болевые ощущения,
- препараты, улучшающие кровообращение (Актовегин, Церебролизин),
- ноотропы: Фенотропил, Пирацетам и их аналоги. Улучшают состояние нервной ткани, в том числе спинномозговых корешков,
- хондропротекторы — Артра, Хондроитин сульфат и др. Тормозят дегенеративные процессы в межпозвоночных дисках и препятствуют прогрессированию остеохондроза.
Все лекарственные средства назначаются только лечащим врачом. Препараты имеют показания и противопоказания, которые следует учитывать перед подбором лечения. В противном случае оно может быть неэффективно и способно привести к побочным эффектам.
Использовать народные подходы, например, лекарственные травы, не рекомендуется. Они не имеют доказанной эффективности и безопасности.
Немедикаментозные методы
При стабилизации состояния больного и отсутствия острых признаков заболевания терапию дополняют медикаментозными подходами: физиолечением, массажем и лечебной физкультурой. Применяют следующие физиотерапевтические процедуры: магнитотерапию, УВЧ, диадинамотерапию, лекарственный электрофорез, фонофорез и рефлексотерапию. Физиолечение проводится курсами по 7-10 сеансов.
Лечебный массаж и ЛФК позволяют нормализовать тонус мышц в области шеи, укрепить мышечный корсет и предупредить обострения болезни. Указанные методы используются под наблюдением врача. После того, как больной освоит технику выполнения лечебных упражнений, они могут выполняться в домашних условиях.

Всем больным с вертеброгенной цервикалгией показано использование ортопедической подушки и матраса для правильного распределения нагрузки на позвоночник во время сна. В острый период патологии применяется шейный воротник, фиксирующий шею в физиологическом положении. При остром болевом синдроме проводят уколы справа и слева от позвоночника с анестетиками: Новокаином или Лидокаином. Инъекции позволяют устранить боль на долгое время.
Хирургические вмешательства
Операции при цервикалгии проводят при следующих состояниях:
- аневризмы и расслоения позвоночной артерии,
- прогрессирование патологии на фоне неэффективной консервативной терапии,
- сдавление нервных корешков,
- поражение спинного мозга.
В зависимости от состояния пациента могут быть выполнены различные оперативные вмешательства: ламинэктомия, дискэктомия, декомпрессия позвоночного канала и фораминотомия. Ламинэктомия характеризуется удалением части позвонка, которая сдавливает нервные корешки. При этом может удаляться и часть межпозвонкового диска. При дискэктомии проводят полное удаление диска, после чего соседние позвонки плотно фиксируют друг с другом. Эта операция выполняется редко, так как приводит к инвалидности.
При выборе декомпрессии позвоночного канала устраняют образования, вызывающие его сдавление: опухоли, остеофиты и др. Фораминэктомия характеризуется удалением остеофитов, приводящих к повреждению нервных корешков или кровеносных сосудов. После операции больной нуждается в комплексной реабилитации для профилактики негативных последствий и инвалидности.
Прогноз для пациента
При своевременном обращении за медицинской помощью и комплексной терапии прогноз благоприятный. Устранение причин развития основного заболевания позволяет избавиться от симптомов цервикалгии и предупредить ее рецидивы в дальнейшем. Если больной долгое время не обращался к врачу и занимался самолечением, то возможно развитие осложнений: мышечных парезов и параличей, нарушения кожной чувствительности, артериальной гипертензии и др.
Цервикалгия с выраженным болевым синдромом, возникшая на фоне тяжелых поражений позвоночника и нервных структур, является причиной отсрочки от армии. Пациенты также не допускаются к профессиональной деятельности, связанной с подъемом тяжестей и длительным сохранением положения стоя.
Профилактика болезни
Чтобы предупредить развитие вертеброгенной цервикалгии, необходимо соблюдать следующие рекомендации:
- регулярно заниматься спортом. При этом уровень физической нагрузки должен соответствовать возможностям человека. Предпочтение стоит отдать бегу, велоезде и плаванию,
- отказаться от вредных привычек: употребления спиртных напитков, табакокурения и наркомании,
- нормализовать рацион питания, исключив жирные, копченые, острые и жареные продукты. Следует увеличить количество употребляемых в пищу овощей, фруктов, нежирных сортов мяса, ягод, орехов и кисломолочной продукции,
- использовать для сна и отдыха ортопедическую подушку и матрас,
- избегать стресса и переохлаждения организма,
- исключить осевую нагрузку в виде поднятия тяжестей,
- соблюдать назначения врача при выявленном остеохондрозе и других патологиях позвоночника и нервной системы.
При появлении первых симптомов цервикалгии в виде боли и дискомфорта в области шеи, следует сразу же обратиться в лечебное учреждение. Раннее выявление болезни и комплексная терапия позволяют вылечить болезнь.
Вертеброгенная цервикалгия — распространенный симптомокомплекс, сопровождающий заболевания шейного отдела позвоночника. Основным проявлением является боль, которая усиливается при поворотах головы и физической нагрузке. При своевременном лечении симптомы регрессируют и не беспокоят человека в дальнейшем.

