Хроническая боль – это серьезная проблема населения во всем мире. Речь идет об одном из ведущих заболеваний, приводящих к инвалидности, происходящем в сопровождении социальных и психологических факторов. При лечении хронической боли применяется многодисциплинарный подход, в котором используется широкий спектр антитромбоцитарных процедур – фармакологических, хирургических, психологических, физиологических (например, экзоскелет).
Цель лечения заключается в облегчении хронической боли, повышении функциональности, работоспособности, соответственно, улучшении качества жизни. При лечении болезненности (когда стандартная терапия не увенчалась успехом или сопровождается серьезными побочными эффектами) успешно осуществляются нейромодуляционные методы. Один из них – SCS (Spinal Cord Stimulation, нейростимуляция спинного мозга). Большое преимущество этого метода – эффективность. Применение нейростимуляторов позволяет значительно уменьшить прием обезболивающих препаратов, включая опиаты и другие вспомогательные средства, следовательно, минимизировать их побочные эффекты.
Механизмы действия
Первая система электрической стимуляции спинного мозга была разработана в 1960-х годах, вскоре после открытия теории о механизме боли. Исследователи использовали основное теоретическое предположение, что раздражение миелиновых волокон может предотвратить передачу болезненных стимулов, вызванных немиелинированными волокнами. Проведение первой электронейростимуляции произошло в 1967 году под названием «стимуляция спинных столбцов» (Dorsal Column Stimulation – DSC). Позднее название было изменено на стимуляцию спинного мозга (SCS), поскольку было показано, что эффект не ограничивается задним спинным мозгом, но подавление боли может быть достигнуто путем стимуляции других структур.
Анальгетические и сосудорасширяющие эффекты электростимуляции спинного мозга нельзя объяснить только путем ингибирования передачи боли малыми волокнами. Другие возможные механизмы включают:
- активацию нисходящих тормозных путей,
- модуляцию боли в супраспинальных центрах,
- ингибирование активности спиноталамических путей,
- выделение вазоактивных веществ.
Все эти и ряд других потенциальных механизмов, возможности их использования являются предметом интенсивных исследований, которые проводятся во всем мире. В отношении эпидуральной стимуляции можно сказать, что клиническая практика обошла теорию.
Согласно глобальной статистике, ежегодно имплантируется более 15000 нейромодуляционных систем. Кроме SCS принцип нейростимуляции применяется в многих медицинских дисциплинах. Сегодня проводится воздействие на головной мозг, глубокая стимуляция (Deep Brain Stimulation – DBS) при лечении болезни Паркинсона, стимуляции моторной коры в целях оказания влияния на нейропатические боли, затрагивающие верхнюю часть тела (особенно таламической и другой невралгической боли).
Другие методики включают стимуляцию:
- сакрального нерва (Sacral Nerve Stimulation – SNS) при нарушениях опорожнения мочевого пузыря и кишечника,
- блуждающего нерва (Vagus Nerve Stimulation – VNS) при лечении пациентов с резистентной эпилепсией, депрессией, мигренью,
- периферического нерва (Peripheral Nerve Stimulation – PNS) для облегчения невропатической боли, вызванной нарушением периферических нервов.
Одна из форм стимуляции – транскраниальная магнитная стимуляция (Transcranial magnetic stimulation – TMS), основанная на воздействии магнитного поля. Методика применяется для нервов, спинного, головного мозга. Магнитный поток имитирует естественные, натуральные импульсы в нервной системе, вызывающие мышечное сокращение.
Техническое описание SCS
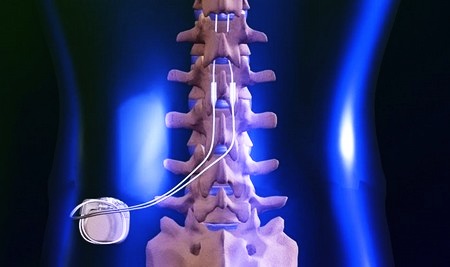
Чрескожно вводимая система SCS состоит из 1-2 электродов и имплантируемого генератора импульсов (IPG – Implantable Pulse Generator). Электрод располагается в эпидуральном пространстве спинного канала, соединяется с генератором, расположенным в небольшом подкожном кармане, обычно в ипохондрии.
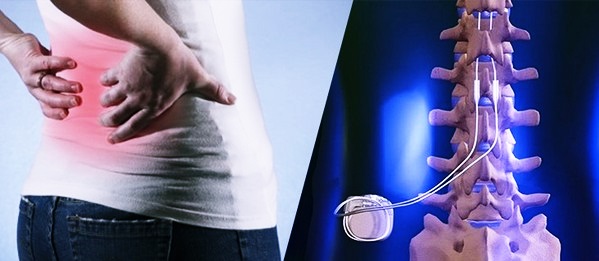
IPG состоит из чипа и литиевой батареи, срок службы которых составляет 3-7 лет в зависимости от частоты и продолжительности стимуляции. Генератор излучает ток – слабые электрические импульсы с напряжением 0,1-10 В, шириной 60-450 мкс и частотой 2-150 Гц, что приводит к уменьшению восприятия болевых сигналов (эффект сохраняется в течение некоторого времени после отключения нейростимулятора). Эти электрические импульсы пациент ощущает, как достаточно приятное покалывание в болезненной области.
Имплантация SCS
Фактическая имплантация системы нейростимуляции состоит из 2-х этапов.
На первом этапе с помощью иглы Туохи через небольшой разрез электрод под рентгенологическим контролем помещается в эпидуральное пространство спинного канала. Вхождение в эпидуральное пространство и место стимуляции должны находиться на расстоянии примерно 2-3 позвонков друг от друга. Эта фаза проводится под местной анестезией и аналгоседацией, т.к. требует сотрудничества пациента. Конечное расположение электрода зависит от локализации боли и парестезии, указанной больным:
- для контроля болезненности в верхних конечностях проксимальный конец электрода располагается в области C3-C7,
- для контроля боли нижних конечностей – в области Th11-Th12,
- при постдискотомическом синдроме, боли в спине – Th8-Th10,
- при стенокардической боли – в области C8.
При односторонней боли электрод помещается на болезненную сторону, при двусторонней боли – располагается в средней линии или имплантируется 2 электрода. После размещения электрода в эпидуральном пространстве его дистальный конец соединяется с внешним источником стимуляции. После начала стимуляции пациент испытывает параэстезию в определенной области, а электрод сдвигается до тех пор, пока парестезии покрывают всю область сознательной боли.
За этим следует несколько дней пробного периода, когда пациент и врач посредством внешнего генератора удостоверяются в эффективности действия нейростимулятора. Если стимуляция успешна, т.е. обеспечивает уменьшение болезненности, как минимум, на 50%, следует 2-я фаза имплантации.

В ходе 2-го этапа при общей анестезии электрод интернализуется, а генератор импульсов (IPG) внедряется в небольшой подкожный карман. Параметры стимуляции телеметрически с помощью медицинского программатора передаются через кожу, они могут в любое время изменяться, адаптироваться к потребностям пациента. Больной получает маленький ручной программатор, которым включает и выключает устройство, изменяет интенсивность и частоту электрических импульсов в пределах диапазона, установленного врачом.
Электрод фиксируется в спинномозговом канале путем образования спаек в течение 4-6 недель. На протяжении этого периода человек ограничен в определенных ежедневных действиях (ношение груза весом более 2 кг, поднятие рук над головой, наклоны, вращение туловища). Пациент не реже 1 раза в 6 месяцев осматривается врачом, также проводится проверка правильности работы устройства.
Критерии для имплантации SCS
Как упоминалось ранее, показания для введения нейростимулятора включают хроническую боль, особенно не раковой этиологии, при которой стандартная терапия не показала эффективности.
Общие критерии для применения методов нейростимуляции:
- Исчерпанная или неэффективная стандартная терапия (фармакологическая, включая опиаты, менее инвазивные методы, физиотерапия), сильные побочные эффекты лечения.
- Отсутствует каузальное решение болезненного состояния хирургическими методами.
- Пациент тщательно обследован психологом и психиатром, не обнаружено серьезных психических или психиатрических заболеваний. Пациенты с анальгетической или другой зависимостью должны быть лишены зависимости.
- Больной достаточно осведомлен о методе, способен понять его механизм, придерживаться определенных ограничений, связанных со стимуляцией спинного мозга.
- Важнейший критерий – успешный период тестирования (обычно занимает 5-15 дней). Успех определяется снижением боли минимум вдвое, удовлетворенностью человека нейростимуляцией.
- Обеспечены условия для качественной имплантации нейростимуляционной системы и последующего ухода.
Показания для применения SCS
Эпидуральная электростимуляция спинного мозга влияет на ряд болезненных синдромов. В особенности, делать ее рекомендуется при хронической доброкачественной боли нейропатической этиологии (возникает в результате повреждения периферических нервов или корней). Полезна процедура при смешанной боли, содержащей нейропатический и ноцицепторный компонент.

Проводить SCS рекомендуется при следующих состояниях:
- синдром постдизотомии, в клинике которого преобладает болезненность в нижних конечностях,
- спастика,
- фантомная боль,
- ДЦП,
- комплексный региональный болевой синдром (ранее называвшийся альдодистрофическим синдромом) II типа, меньше подходит I тип,
- болезненный синдром после повреждения периферических нервов, сплетений,
- постгерпетическая невралгия,
- полинейропатия,
- стенокардия без возможности медикаментозного или оперативного лечения,
- ишемическая болезнь нижних конечностей III-IV степени по Фонтейну.
Противопоказания к реализации SCS
Применение нейростимуляции противопоказано в следующих случаях:
- технические проблемы с вводом электрода в эпидуральное пространство при тяжелых дегенеративных заболеваниях позвоночника, посттравматических или послеоперационных состояниях,
- местные и общие инфекции,
- нарушения гемокоагуляции,
- тяжелые иммунные нарушения,
- существующая имплантация другой системы стимуляции, например, кардиостимулятора,
- недостаточно сохраненные связки спинного мозга.
Осложнения
Послеоперационные осложнения обычно не наблюдаются. Наиболее распространенное нарушение – дислокация электрода, требующая хирургического лечения. Побочные эффекты электронейростимуляции отсутствуют, но могут проявляться сильные парестезии, которые легко устраняются путем корректировки параметров стимула.
Меры предосторожности
Во время использования системы SCS необходимо соблюдать меры предосторожности. Поскольку на внутреннюю энергетическую систему может влиять магнитное поле, пациентам с имплантатами следует избегать устройств контроля и безопасности (детекторные системы в аэропортах, противоугонные устройства и др.). Если на расстоянии около полуметра от подобных систем изменения отсутствуют, человек должен как можно быстрее пройти через это устройство. Если возникает изменение в стимуляции, отключается нейростимулятор или исключается прохождение детектора (по договоренности со службой безопасности).
Для обеспечения безопасности вождения автомобиля или эксплуатации механизмов нейростимулятор необходимо отключить, поскольку изменения в стимуляции могут привести к потере контроля над транспортным средством или механизмом.
Пациенты с имплантированной системой SCS должны избегать следующих исследовательских или терапевтических процедур:
- МРТ – может нарушить работу компонентов системы, привести к ее нагреву, вызвать неприятные осознанные парестезии,
- электрокаутеризация вблизи стимулятора спинного мозга,
- рентген,
- ультразвук,
- дефибрилляторы и кардиостимуляторы.
При соответствующих мерах предосторожности большинство медицинских осмотров не влияют на функцию системы SCS. Однако всегда необходимо информировать медицинский персонал об имплантате.
В заключение
Методы нейромодуляции успешно используются во всем мире с 1970-х лет XX века. Система перенесла множество технических усовершенствований, улучшение используемых материалов, постепенное их уменьшение. Хотя речь идет об относительно дорогостоящих методах, согласно зарубежным данным, чрескожная стимуляция спинного мозга является экономически эффективной благодаря длительному периоду использования (сокращение использования лекарств, повторной визуализации, других обследований, экспертиз, проводимых различными медицинскими специалистами).
Нынешнее развитие биомедицины и микротехнологий расширяет использование методов нейромодуляции. Многие мировые лаборатории и научно-исследовательские институты проводят исследования, изучающие применение нейростимуляции для замены потерянных функций. Следует ожидать, что технические разработки в будущем принесут новые возможности для дальнейшего успешного развития стимуляции позвоночника.

